Creo que es inevitable que todas “planifiquemos “, imaginemos, pero sobre todo IDEALICEMOS cómo va a ser nuestro parto. Y de repente… ¡TACHAN! Todo se trunca y te toca una cesárea.
Si es tu caso, necesito empezar diciéndote que solo una mujer fuerte, valiente y amorosa se deja practicar una operación mayor por un bebe al que ni siquiera conoce. No eres menos mujer, ni menos madre… ¡no dejes que te hagan sentir de menos! Recuerda siempre que has puesto en peligro tu vida por tu bebe.
Abril es el mes de la cesárea y me parece francamente interesante que se dedique un mes completo a la concienciación sobre ella.
¿Por qué?
Pues porque la cesárea es una cirugía mayor, con los riesgos y consecuencias que ello implica, y solo se realiza (o debe realizarse) cuando no es posible el parto vaginal.
Siendo cierto lo anterior, aquí estamos para mojarnos… y yo pienso hacerlo de pies a cabeza: creo que LAS CESÁREAS SALVAN VIDAS. Doy gracias por vivir en la época en la que vivo y poder beneficiarme de todos los adelantos existentes en el mundo de la obstetricia, instrumentalizados o no. Me niego a traer a mi bebé a este mundo pensando que los profesionales que van a atenderme en el proceso dirigirán el curso de mi parto hacia su propio beneficio. Me niego rotundamente a enfrentarme a un momento tan vulnerable para mí, autoimponiéndome un estado de alerta constante… No. No voy a ponerme esa zancadilla. Esta es mi humilde opinión.
Dicho esto, y lo más lejos posible de entrar a valorar si las decisiones obstétricas son acertadas o no, lo cierto es que el porcentaje de nacimientos por cesárea está aumentando, y, en consecuencia, las mujeres deberíamos saber más, de hecho, DEBERÍAMOS SABERLO TODO. Porque el foco de atención sois vosotras, nuestras futuras pacientes, y nuestro objetivo es mejorar vuestra recuperación postparto. Así que… ¡allá vamos!.
Las primeras preguntas que suelen hacerme en consulta son:
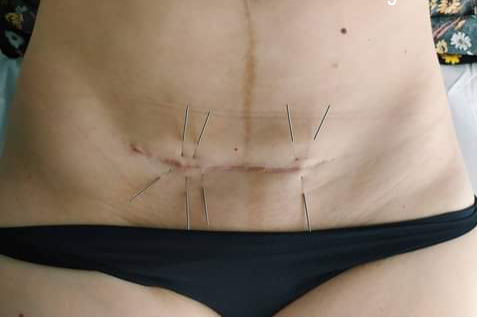
‒ ¿Cuánto tarda en cicatrizar la herida?
‒ ¿Cuándo dejará de doler?
‒ ¿Cuánto tengo que esperar para empezar a hacer deporte o vida normal?
‒ ¿Quedará bien la cicatriz?
Lo que no sabe la mayoría de las mujeres es que para todo esto la respuesta es la Fisioterapia Uroginecológica. Un profesional especializado te ayudará a mejorar la movilidad de las estructuras implicadas, mejorará la estética de la cicatriz y reducirá la probabilidad de sufrir consecuencias graves tras la cesárea.
Así que vamos a lo importante, porque la información es poder.
¿QUÉ ES UNA CESÁREA?
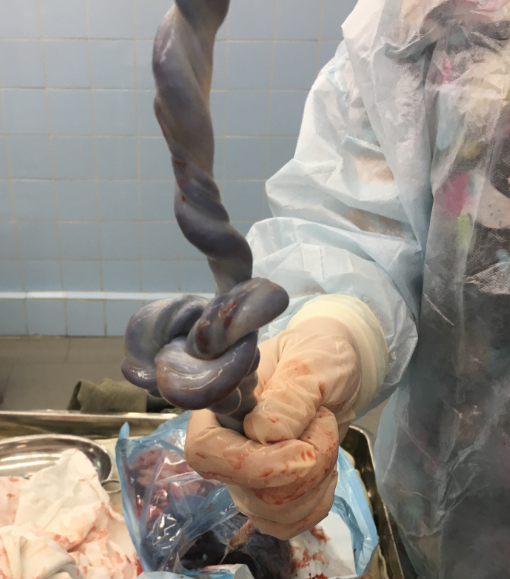
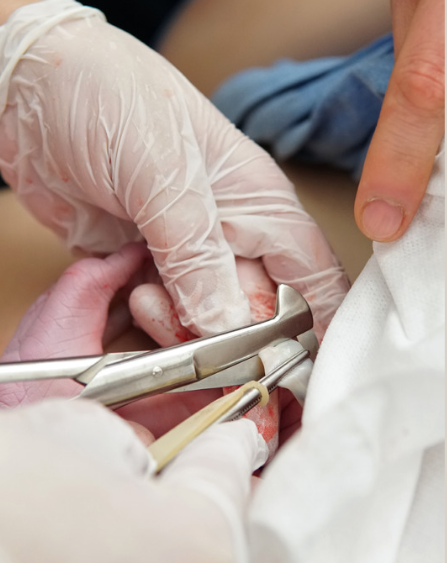
La cesárea es una cirugía mayor. Normalmente se efectúa un pequeño corte en la zona baja del abdomen, cerca del pubis, en dirección horizontal con una ligera curva hacia arriba, con el fin de facilitar la cicatrización de la pared abdominal y el útero.
Para llegar al feto hay que atravesar la piel; la grasa subcutánea; la aponeurosis; los abdominales, separándolos para no tener que cortarlos; el peritoneo, que es la envoltura de todas las vísceras que tenemos en el abdomen; y ahí llegar al útero, atravesarlo; atravesar la bolsa amniótica, dejando salir el líquido amniótico y, por último, sacar al bebé y la placenta.
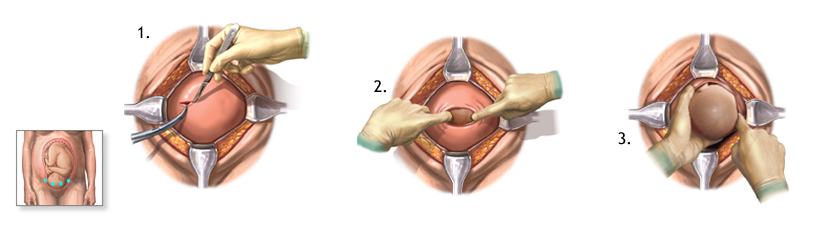
Durante este complejo proceso, las mujeres estamos despiertas, siempre con un equipo médico que nos acompaña y apoya pero, sobre todo, vigila nuestra salud y la de nuestro bebé, velando por la vida de ambos.
Otra cosa que debemos saber es que existen varios tipos de cesáreas y, evidentemente, sus condiciones, su procedimiento y las posibles complicaciones varían mucho de unas a otras.
¿QUE TIPOS DE CESAREAS EXISTEN?
‒ La cesárea que se realiza de manera electiva o programada cuando hay alguna causa que contraindique el parto vaginal. Por ejemplo, bebé de más de 5 kilos; casos concretos de bebé prematuro; bebé que viene de nalgas, transverso u oblicuo; tener una cirugía uterina anterior; tener dos o más cesáreas; tener una cesárea hace menos de 18 meses; tener placenta previa, vasa previa (anomalía de la inserción del cordón en la placenta), infecciones maternas como VIH, condilomas acuminados, herpes genital activo y/o cardiopatías severas.
‒ La cesárea realizada en el mismo transcurso del parto, cuando el trabajo de parto ha comenzado, pero, ante un gran riesgo para la madre o el bebé, se decide practicar la cesárea. Algunas de las causas pueden ser, una inducción fallida, un parto estacionado, imposibilidad de dilatación, bebé muy grande para la pelvis de la madre, etc.
‒ La cesárea urgente, que se practica cuando se sospecha de pérdida de bienestar fetal.
‒ La cesárea emergente, que se realiza cuando hay riesgo para la vida de la madre o del bebé, por rotura uterina, prolapso del cordón umbilical, desprendimiento de placenta, etc.
En resumen: muchas veces la cesárea es necesaria, pero conlleva cuidados y riesgos tanto para la madre como para el bebé, y tenemos que conocer cuáles son.
Este post es el primero de una serie que, tomando la cesárea como eje central, tratará diversas y muy importantes cuestiones relacionadas con ella. Si te interesa el tema, permanece atent@ a las próximas publicaciones.